- Home
- 「ガドリニウムの脳内沈着アップデート」〜あの神田知紀先生からの特別寄稿
「ガドリニウムの脳内沈着アップデート」〜あの神田知紀先生からの特別寄稿
- 2016/1/1
- Any Modality, Other Writers
- コメントを書く
Chief Editor’s Comments
みなさん、新年あけましておめでとうございます。
昨年はMRIfanをご愛顧いただきまして、ありがとうございました!
本年も編集部一同がんばります。2月はじめには、サイトデザインの大幅リニューアルも予定しています!
さて新年一番目の投稿は、あの、ガドリニウムの脳内沈着現象を発見した神田知紀先生からの特別寄稿です。とてもわかりやすく、気さくに、現状を説明してくださっていますのでぜひご覧ください。
ガドリニウム
古くは秦の始皇帝が永遠の命をもとめて水銀を飲みまくって死亡したとか、奈良の大仏建造時に水銀中毒が奈良中に発生したあげく奈良が遷都されたとか、ベートーベンの耳が聞こえなくなったのは鉛中毒のせいだとか、最近では水俣病・イタイイタイ病・和歌山カレー事件とか、毒と言えば重金属と言って過言じゃないほど毒なんです。
で、どれぐらい毒かといえば実はというとはっきりとわかってないんです。なぜかというとガドリニウムは「MRIで高信号を呈する物質」かつ「いままでに事件が起こってなくて、人体に投与してもマスコミに叩かれない物質」としてMRIの造影剤に選ばれたという歴史があるからなんです。
もちろんネズミへの毒性はわかっていますが、人間にはどれぐらい投与したらどんな症状を示すかはっきりとした実験データーがないんですね。でも毒で体の中に貯まっていくのは分かっているから、キレートをつけて体の外に出るように細工しているのがガドリニウム造影剤なんです。
ガドリニウムの脳内蓄積現象を偶然発見
ほんの少し前まではガドリニウム造影剤は人体に投与されても“すぐに”“ほとんど”出て行く、というのが世間一般的な認識でした。科学分析で「ガドリニウム造影剤投与したらちょっと残っているぜ」という報告はパラパラあったのですが、「科学分析って細かいとこまで見えるな~」という評価であまり気にされてなかったんですね。
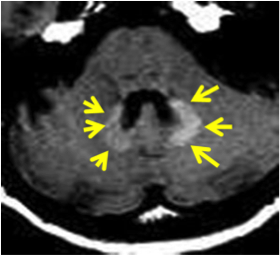
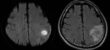
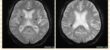
ところが、ある日「頭頸部癌治療した人、治療後にここ(図)が白くなっているなぁ」と気づいてしまったんですね。MRIで白くなるものといえば、読影医のイロハで「石灰化、出血、脂肪、金属沈着、造影剤、高蛋白水」ですが、治療法とCT所見から消去法でガドリニウム造影剤が残りました。
その目で見ると、造影回数が多ければ多いほど白くなってる!とすごくきれいな法則が成り立っていたのですが、当時は論文の書き方もしらないぺーぺーでしたのでしばらく寝かしてありました。
論文の投稿、その後の論文、安全性
論文の投稿
数年後論文の書き方をある程度覚えた時点で、石井一成先生(近畿大学)に手伝ってもらい「ガドリニウム造影剤投与すると小脳歯状核がどんどん白くなっているぜ」という論文を発表しました*。いままでは科学分析のわけわからん結果しか提示しされてなかったところに、いきなり画像で見えるレベルでガドリニウムがたまっているということに衝撃を受けた人が多かったようです。
*Kanda T, Ishii K, Kawaguchi H, Kitajima K, Takenaka D.High signal intensity in the dentate nucleus and globus pallidus on unenhanced T1-weighted MR images: relationship with increasing cumulative dose of a gadolinium-based contrast material.Radiology. 2014 Mar;270(3):834-41
その後の論文
僕の論文を契機として次々と論文が出ましたが、要約すると4点です。
- ガドリニウム造影剤を投与すると小脳歯状核・淡蒼球・視床枕の3カ所が白くなる。
- 線状型ガドリニウム造影剤(オムニスキャン・マグネビスト)は白くなるが、環状型ガドリニウム造影剤(ガドビスト・マグネスコープ・プロハンス)は白くならない。
- 脳組織の科学分析でガドリニウムが検出されるが、白いところだけではなく脳のどこでも検出できる。
- 脳組織の科学分析では、量は少ないが、環状型造影剤でもガドリニウム残留が検出できる。
安全性
NSFで痛い目にあったトラウマがあるため、アメリカFDAは「ガドリニウム造影剤投与は必要最低限にしなさい」とおふれをだしたのですが、投与制限には踏み込んでいません。「ガドリニウムが蓄積して何が起こるかがわかっていない」ので、今までは安全に使っていた薬に対して新しいルールは作りようがないんですね。
個人的には「いままで安全につかっていたんだから、環状型ガドリニウム造影剤にして普通にじゃんじゃん使えばいいじゃん」とおもいます。線状型ガドリニウム造影剤に関しては「環状型と線状型で作用・副作用はかわらない」「重金属の蓄積量はできるだけ減らしたい」「残りにくい環状型の方が安い日本!」と考えると、さすがに使えないですね。
心配する人に対しては「うちは蓄積量が少ない造影剤つかっているから大丈夫!」「マグロ食べても水銀は貯まるやん?同じ重金属、少しぐらいたまってもいいじゃん!それより病気が見えない方が怖い!」と説得するようにしています。髄膜腫のフォローアップでガドリニウム造影剤とかいらない造影はさすがに断りたいなぁ・・・・。
撮像法についてー技師さんへのメッセージ
おもしろいことにこの高信号、撮影するT1強調像によって見え方が全然かわります。大体線状型ガドリニウム造影剤を4-5回投与したら見えるのですが、検出力が撮影シークエンスによって違うんです。1.5Tの方が3Tの方が早く見えるとか、昔ながらのスピン・エコー法の方がT1FLAIRやSPGRより見えやすいとか、低濃度ガドリニウムの検出はかなり特殊です。現状では撮影法によるガドリニウムの検出限界については全く考えておらず、いろいろな撮影でごちゃごちゃの検討が行われています。今後撮影法に関して整理されていくことに期待していますので、ぜひ研究をお願いします!
ライター紹介
神田知紀(かんだ・とものり)
帝京大学放射線科の神田で、放射線科医13年です。普段はCT/MRIで1日100件の読影をこなす臨床家。ひょんなことからガドリニウムの脳内蓄積をみつけてしまい、「誰こいつ」 → 「やばいこといってるやつがいるから抹殺しろと狙われる」 → 「ブームの最先端を走っている人と崇めたてられる」 → 「世界の神田!?と重鎮からもてはやされる」 といきなりの待遇の激変に戸惑う毎日を送っています。
コメント
トラックバックは利用できません。
コメント (0)



















この記事へのコメントはありません。